لوپوس یک بیماری خودایمنی مزمن است که باعث درد و التهاب می شود. وقتی افراد درباره « لوپوس» صحبت می کنند، معمولاً به شایع ترین نوع آن یعنی لوپوس اریتماتوز سیستمیک (SLE) اشاره دارند. سیستم ایمنی بدن از شما در برابر عفونت محافظت می کند. اما زمانی که به لوپوس مبتلا هستید، سیستم ایمنی به بافت های خود بدن حمله کرده و این امر منجر به آسیب بافت و بروز بیماری می شود.
بیشتر افراد مبتلا به لوپوس، شکل خفیفی از آن را دارند که به صورت دوره های تشدید بیماری بروز می کند. در طول این دوره ها، علائم ممکن است یک مدت بدتر شوند و بعد بهبود یابند یا حتی برای مدتی از بین بروند.
علائم لوپوس
علائم لوپوس در افراد مختلف، متفاوت است. برخی افراد فقط چند مورد از علائم را دارند، در حالی که برخی دیگر علائم زیادی را تجربه می کنند.

لوپوس می تواند هر قسمت از بدن شما را درگیر کند و علائم شایع آن عبارتند از:
- درد مفاصل (آرترالژی)
- تب بالاتر از 37.8 درجه سانتی گراد
- ورم مفاصل (آرتریت)
- خستگی مداوم یا شدید
- بثورات پوستی
- تورم قوزک پا
- درد قفسه سینه هنگام تنفس عمیق (پلورزی)
- بثورات پروانه ای شکل روی گونه ها و بینی (راش مالار)، که ممکن است روی پوست تیره به رنگ بنفش یا قهوه ای تیره و روی پوست روشن به رنگ قرمز یا صورتی ظاهر شود.
- ریزش مو
- حساسیت به آفتاب یا سایر نورها
- تشنج
- وجود زخم در دهان یا بینی
- رنگ پریده یا بنفش شدن انگشتان دست یا پاها هنگام سرما یا استرس (پدیده رینود)
علائم اولیه لوپوس
مراحل اولیه لوپوس معمولاً الگوی ثابتی از علائم ندارند. با این حال، علائم اولیه ممکن است شامل تب، ضعف، کاهش وزن یا خستگی و گاهی درد مفاصل باشد.
علاوه بر این، راشی که روی صورت به شکل بال پروانه ظاهر می شود، اغلب بارزترین نشانه لوپوس به شمار می رود. این بثورات معمولاً پس از قرار گرفتن در معرض آفتاب ظاهر یا بدتر می شوند. حتی قرار گرفتن در معرض نور فلورسنت نیز می تواند آنها را تحریک کند.

علل لوپوس
علت دقیق لوپوس ناشناخته است. پزشکان معتقدند یک مورد یا ترکیبی از عوامل، سیستم ایمنی بدن شما را تحریک می کند تا به بدن خود حمله کند. به همین دلیل، بیشتر درمان ها بر روی تضعیف سیستم ایمنی بدن متمرکز هستند. عواملی که منجر به این پاسخ ایمنی نادرست می شوند مشخص نیستند، اما دانشمندان بر این باورند که ممکن است شامل موارد زیر باشند:
ژنتیک: شواهد بسیار کمی وجود دارد که نشان دهد ژن های خاصی مستقیماً باعث لوپوس می شوند، اما به نظر می رسد برخی از ژن ها خطر ابتلا به لوپوس را افزایش می دهند؛ به عنوان مثال، بعضی قومیت ها مانند لاتین، بومی آمریکایی، آفریقایی، آسیایی و جزیره نشینان اقیانوس آرام بیشتر در معرض ابتلا به لوپوس هستند که احتمالاً به دلیل ژن های مشترک آنها است. با این حال، به نظر می رسد ژنتیک به تنهایی برای ایجاد بیماری کافی نیست. حتی در دوقلوهای همسان (که دارای ژن های یکسان هستند)، اگر یک قل به لوپوس مبتلا شود، احتمال ابتلای قل دیگر تنها حدود 30 درصد بیشتر از حالت طبیعی است.
هورمون: زنان یا افراد AFAB، بسیار بیشتر از مردان به لوپوس مبتلا می شوند. علاوه بر این، علائم لوپوس قبل از قاعدگی و در دوران بارداری که سطح استروژن بالاتر است، شدت می یابد. با این حال، داروهای حاوی استروژن مانند قرص های ضد بارداری و هورمون درمانی خطر ابتلا به لوپوس را افزایش نمی دهند. دانشمندان در تلاش هستند تا ارتباط احتمالی بین هورمون ها و لوپوس و دلیل ابتلای بیشتر زنان به این بیماری را کشف کنند.
محیط: تعیین دقیق عواملی که در محیط اطراف شما باعث ایجاد لوپوس می شوند، دشوار است. اما برخی عوامل وجود دارند که دانشمندان در مورد آنها مشکوک هستند و عبارتند از:
- دود سیگار
- سیلیس (یک ماده معدنی رایج در پوسته زمین که در شن، سنگ، بتن و ملات یافت می شود)
- جیوه
- ویروس هایی مانند اپشتین-بار، زوستر و سیتومگالوویروس
- نور فرابنفش (UV)
- استرس

داروها: برخی داروهای تجویزی مانند هیدرالازین و پروکائین آمید می توانند باعث لوپوس شوند. علائم معمولاً پس از قطع مصرف دارو بهبود می یابند.
چندین عوامل خطر دیگر نیز ممکن است احتمال ابتلا به لوپوس را افزایش دهند، از جمله:
- جنسیت: 90 درصد افراد مبتلا به این بیماری زنان هستند.
- سن: افراد 15 تا 45 سال بیشتر در معرض خطر هستند.
- سابقه خانوادگی: لوپوس گاهی اوقات بیش از یک عضو از یک خانواده را تحت تأثیر قرار می دهد. اما تنها حدود 10 درصد از افراد مبتلا به لوپوس دارای یک خویشاوند نزدیک مبتلا به این بیماری هستند.
- نژاد: لوپوس در بین زنان آفریقایی-آمریکایی، لاتین، آسیایی و بومی آمریکایی شایع تر است؛ به خصوص دو مورد اول.
انواع لوپوس
لوپوس اریتماتوز سیستمیک (SLE)
این شایع ترین نوع لوپوس است که در آن سیستم ایمنی معیوب باعث التهاب چندین عضو یا دستگاه بدن می شود. حدود 70 درصد از افراد مبتلا به لوپوس به این شکل از بیماری مبتلا هستند.
لوپوس نفریت
این بیماری همان التهاب کلیه ها به دلیل SLE است. اگر آسیب شدید باشد، ممکن است به دیالیز یا پیوند کلیه نیاز داشته باشید.
لوپوس پوستی
در این نوع، پاسخ ایمنی معیوب باعث ایجاد بثورات یا ضایعات پوستی می شود. سه نوع لوپوس پوستی وجود دارد:
- نوع مزمن و طولانی مدت می تواند باعث ایجاد اسکار دائمی شود.
- نوع نیمه حاد با ایجاد لکه های قرمز، گرد یا پوسته پوسته با لبه های مشخص بروز پیدا می کند. این بثورات ممکن است روی بازوها، قفسه سینه یا کمر ظاهر شوند.
- نوع حاد می تواند در صورت داشتن علائم دیگر لوپوس باعث بروز راش شود. این نوع به سرعت ظاهر می شود، دوام زیادی ندارد و معمولاً جای زخم باقی نمی گذارد. با این حال، می تواند باعث تغییر رنگ دائمی پوست شود.
لوپوس دیسکوئید
لوپوس دیسکوئید نوعی لوپوس پوستی مزمن و شایع ترین نوع آن است. بثورات آن مانند یک دیسک به نظر می رسد و اغلب روی پوست سر یا صورت ظاهر می شود. زخم های ناشی از بثورات اغلب قرمز و پوسته پوسته هستند و می توانند منجر به ایجاد اسکار، تغییر رنگ پوست یا ریزش مو شوند. اگر این علائم را دارید، بهتر است به یک متخصص پوست یا روماتولوژیست مراجعه کنید.
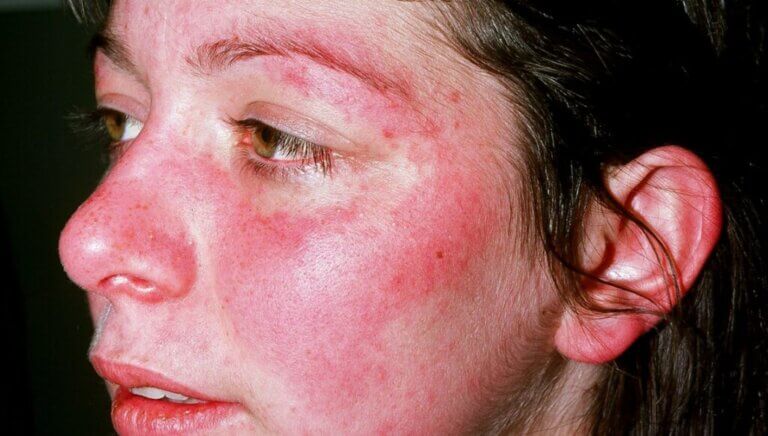
لوپوس ناشی از دارو
این نوع لوپوس به دلیل مصرف دارو ایجاد می شود و نوعی لوپوس نیمه حاد پوستی است. داروهایی که ممکن است باعث آن شوند شامل مهارکننده های پمپ پروتون (که اغلب برای رفلاکس معده تجویز می شوند) و مسدودکننده های کانال کلسیم (برای درمان طیف وسیعی از بیماری ها مانند فشار خون بالا تجویز می شوند) هستند. احتمالاً علائم لوپوس پس از قطع مصرف دارو بهبود می یابند.
لوپوس نوزادی
این نوع لوپوس در نوزادانی رخ می دهد که مادران آنها به SLE مبتلا هستند.
درمان لوپوس
درمان لوپوس به عوامل مختلفی از جمله سن، سلامت کلی، سابقه پزشکی، قسمت آسیب دیده بدن و شدت بیماری شما بستگی دارد. از آنجایی که لوپوس می تواند با گذشت زمان تغییر کند، مراجعه منظم به پزشک متخصص از اهمیت زیادی برخوردار است.
برخی از افراد مبتلا به موارد خفیف نیازی به درمان ندارند. افرادی که علائم جدی تر مانند مشکلات کلیوی دارند ممکن است به داروهای قوی نیاز داشته باشند. انواع داروهایی که برای درمان لوپوس استفاده می شوند عبارتند از:
داروهای بیولوژیک
- بلیموماب (نام تجاری: بنلیستا) و سایر زیست داروها، پروتئین های طبیعی را تقلید می کنند. این دارو که به صورت تزریقی در ورید استفاده می شود، با هدف قرار دادن پروتئینی که ممکن است منجر به لوپوس شود، سیستم ایمنی بدن شما را تضعیف می کند.
- ریتوکسیماب (ریتوکسان یا تروکسیما) یکی دیگر از داروهای بیولوژیک است که در صورت عدم موفقیت سایر داروها می توانید آن را امتحان کنید.
داروهای سرکوب کننده سیستم ایمنی
این نوع داروها برای سرکوب سیستم ایمنی بدن در موارد شدید لوپوس ساخته شده اند و شامل موارد زیر هستند:
- آنیفرولوماب-فنیا: این آمپول برای درمان افراد بزرگسال مبتلا به SLE متوسط تا شدید که تحت درمان استاندارد هستند، استفاده می شود.
- آزاتیوپرینپک: این دارو برای درمان علائم شدید لوپوس به کار می رود. هر چند در ابتدا برای جلوگیری از پس زدن پیوند عضو استفاده می شد.
- مایکوفنولات موفتیل: پزشکان بیشتر از این دارو برای درمان علائم شدید لوپوس، به ویژه در افرادی که سیتوکسان مصرف کرده اند، استفاده می کنند.

کورتیکواستروئیدها
شما می توانید کرم های استروئیدی را مستقیماً روی بثورات پوستی استفاده کنید. این کرم ها معمولاً بی خطر و موثر هستند، به ویژه برای بثورات خفیف. دوزهای پایین کرم یا قرص های استروئیدی (مانند پردنیزون) می توانند علائم خفیف یا متوسط لوپوس را کاهش دهند. همچنین شما می توانید در صورت اثر گذاشتن لوپوس بر اندام های داخلی، از دوزهای بالاتر استروئید استفاده کنید. اما بهتر است بدانید که دوزهای بالا احتمال بروز عوارض جانبی را نیز افزایش می دهند.
داروهای ضد التهابی غیر استروئیدی (NSAIDs)
داروهای بدون نسخه NSAID مانند ایبوپروفن و ناپروکسن ممکن است به کاهش درد و تب ناشی از لوپوس کمک کنند.
داروهای ضد مالاریا
داروی هیدروکسی کلروکین (پلاکونیل) به کنترل مشکلات خفیف مرتبط با لوپوس مانند بیماری پوستی و مفصلی کمک می کند. همچنین می تواند از تشدید علائم جلوگیری کند. به دلیل عوارض جانبی احتمالی، در صورت مصرف داروهای ضد مالاریا برای لوپوس، باید به طور مرتب برای معاینه چشم های خود به پزشک مراجعه کنید.
داروهای شیمی درمانی
- سیکلوفسفامید: این داروی شیمی درمانی سیستم ایمنی بدن را تضعیف می کند و برای درمان موارد شدید لوپوس مانند آنهایی که روی کلیه ها یا مغز تأثیر می گذارند، استفاده می شود.
- متوترکسات: این دارو نیز سیستم ایمنی را ضعیف می کند. پزشکان بیشتر برای درمان بیماری های پوستی، آرتریت و سایر بیماری هایی که با داروهایی مانند هیدروکسی کلروکین یا دوزهای پایین پردنیزون بهبود نمی یابند، از متوترکسات استفاده می کنند.
الهام تیزرویان دکتر زیبایی در سعادت آباد